Почему важно планировать беременность
Планирование беременности — это осознанный комплекс мер, направленных на подготовку организма к зачатию, вынашиванию и рождению здорового ребенка. Многие пары ошибочно полагают, что достаточно просто прекратить использовать контрацепцию, и беременность наступит сама собой. Однако медицинская статистика показывает иное: более 60% беременностей в России наступают незапланированно, что повышает риски осложнений как для матери, так и для плода.
Почему же так важно планировать зачатие? Ответ прост: планирование позволяет выявить и скорректировать скрытые нарушения здоровья до того, как они повлияют на развитие плода. Многие заболевания протекают бессимптомно и становятся очевидными только в процессе беременности, когда их коррекция уже затруднена. Кроме того, дефицит ключевых микронутриентов, таких как фолиевая кислота и железо, может быть устранен только при условии заблаговременного приема препаратов — за 2-3 месяца до зачатию.
Практический пример из «Доктор Знает. Пророждение» в Ставрополе: пациентка, 32 года, обратилась с жалобами на утомляемость и бледность кожных покровов. При обследовании выявлена железодефицитная анемия с уровнем гемоглобина 95 г/л. Беременность наступила внезапно, без этапа планирования беременности. В первом триместре развилась тяжелая анемия, потребовавшая госпитализации и внутривенного введения препаратов железа. При своевременной подготовке этой ситуации можно было бы избежать, назначив профилактический курс за 3 месяца до зачатия.
Планирование беременности позволяет также подготовиться психологически. Желанная, запланированная беременность снижает уровень стресса у женщины, что положительно сказывается на течении беременности и послеродовом периоде. Опросы, проведенные в перинатальных центрах, показывают: пациентки, прошедшие прегравидарную подготовку, в 2 раза реже сталкиваются с тревожно-депрессивными расстройствами во время вынашивания.
Когда начинать подготовку к зачатию
Оптимальный срок для начинать прегравидарную подготовку — за 3-6 месяцев до предполагаемого зачатия. Именно столько времени требуется организму для коррекции дефицитных состояний, вакцинации и отмены потенциально опасных лекарства. Однако в некоторых случаях начинать подготовку необходимо еще раньше.
Когда следует начинать подготовку:
- За 6-12 месяцев при наличии хронических заболевания (сахарный диабет, артериальная гипертензия, эпилепсия, аутоиммунные патологии) — требуется стабилизация состояния и подбор безопасных лекарства.
- За 6 месяцев для пар с наследственными заболеваниями в семье — необходимо генетическое консультирование.
- За 4-6 месяцев при повышенной массе тела (ИМТ >30) или дефиците веса (ИМТ <18,5) — требуется коррекция питания и режима физической активности.
- За 3 месяца для здоровых пар без отягощающих факторов — стандартный срок для приема витаминов и обследование.
Первый шаг — это визит к гинекологу. Специалист оценит состояние репродуктивной системы, назначит необходимые анализы и даст индивидуальные рекомендации. Важно, чтобы оба партнера участвовали в подготовке, так как здоровье будущего ребенка зависит и от состояния мужчины.
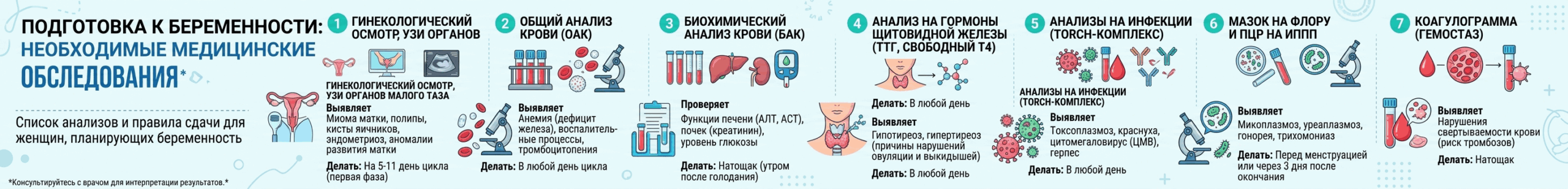
Медицинское обследование для женщины
Обследование женщины перед планированием беременности — это комплекс диагностических мероприятий, направленных на выявление состояний, которые могут осложнить течение беременности или негативно повлиять на плод. Гинеколог составляет индивидуальный план обследование с учетом возраста, анамнеза и сопутствующих патологий.
Базовый перечень обследования:
| Вид обследования | Что выявляет | Когда проводится |
| Гинекологический осмотр + УЗИ органов малого таза | Миома, полипы, кисты яичников, эндометриоз, аномалии развития матки | На 5-11 день цикла |
| Общий анализ крови | Анемия, воспалительные процессы, тромбоцитопения | В любой день цикла |
| Биохимический анализ крови | Функция печени, почек, уровень глюкозы | Натощак |
| Анализ на гормоны щитовидной железы (ТТГ, свободный Т4) | Гипотиреоз, гипертиреоз — частые причины нарушений овуляции и выкидышей | В любой день |
| Анализы на инфекции | Токсоплазмоз, краснуха, цитомегаловирус, герпес | В любой день |
| Мазок на флору и ПЦР на ИППП | Хламидиоз, микоплазмоз, гонорея, трихомониаз | Перед менструацией или через 3 дня после ее окончания |
| Коагулограмма | Нарушения свертываемости крови | Натощак |
Первый этап обследования также включает оценку овариального резерва для женщин старше 35 лет. Для этого определяют уровень антимюллерова гормона (АМГ) и проводят подсчет антральных фолликулов при УЗИ. Эти показатели позволяют спрогнозировать, как долго пара может планировать беременности естественным путем и когда стоит рассмотреть вспомогательные репродуктивные технологии.
Обследование партнера: почему мужчина тоже должен готовиться
Частая ошибка — возлагать всю ответственность за беременность только на женщину. Мужчина также должен пройти обследование, так как его здоровье напрямую влияет на способность к зачатию и здоровье будущего ребенка. В 40-50% случаев бесплодного брака причина связана с мужским фактором, а в 20% случаев выявляется сочетанная патология у обоих партнеров.
Что включает обследование мужчины:
- Спермограмма — основной анализ, оценивающий концентрацию, подвижность и морфологию сперматозоидов. Проводится после 3-5 дней воздержания.
- Анализ на инфекции, передаваемые половым путем — многие инфекции протекают бессимптомно, но снижают фертильность и могут передаваться партнерше.
- Консультация уролога-андролога — при выявлении отклонений в спермограмме или наличии жалоб (боли в мошонке, нарушения эрекции).
- Общий анализ крови и биохимия — для оценки соматического здоровья.
Помимо медицинского обследование, мужчина должен пересмотреть образ жизни: отказаться от курения и алкоголя, нормализовать вес, избегать перегревания яичек (посещение бани, сауны, ношение тесного белья).
Практический пример из «Доктор Знает. Пророждение» в Ставрополе: супружеская пара, обоим примерно по 29 лет, планировала беременность в течение 1,5 лет без успеха. Женщина прошла полное обследование — патологии не выявлено. Только после настойчивых рекомендаций врача мужчина сдал спермограмму, которая показала тяжелую олигоастенозооспермию. При дальнейшем обследовании выявлено варикоцеле (расширение вен семенного канатика), которое было успешно прооперировано. Через 6 месяцев после операции показатели спермограммы нормализовались, и наступила долгожданная беременность.
Генетическое консультирование и кариотипирование
Генетическое консультирование — важнейший этап планирования беременности, особенно для пар с отягощенным наследственным анамнезом. Многие наследственные заболевания могут передаваться от родителей к детям, даже если сами родители являются бессимптомными носителями.
Показания для направления к генетику:
- Возраст женщины старше 35 лет, мужчины старше 40 лет.
- Наличие в семье наследственных заболеваний (болезнь Гентингтона, муковисцидоз, гемофилия, миодистрофия Дюшенна и др.).
- Наличие у пары ребенка с хромосомной аномалией (синдром Дауна, Патау, Эдвардса) или врожденными пороками развития.
- Невынашивание беременности (два и более выкидыша в анамнезе).
- Бесплодие неясного генеза.
- Близкородственный брак.
Основные методы генетического скрининга:
- Кариотипирование — анализ хромосомного набора обоих партнеров. Позволяет выявить сбалансированные транслокации, инверсии, мозаицизм, которые могут быть причиной бесплодия или рождения детей с хромосомными патологиями.
- Молекулярно-генетическое тестирование — поиск мутаций в конкретных генах при подозрении на моногенные наследственные заболевания.
- Неинвазивный пренатальный тест (НИПТ) — проводится уже во время беременности для скрининга хромосомных аномалий плода.
Если у пары выявлен повышенный риск рождения ребенка с наследственным заболеванием, специалист может порекомендовать преимплантационное генетическое тестирование (ПГТ) в рамках программы ЭКО. Этот метод позволяет отобрать эмбрионы без генетических нарушений до их переноса в полость матки.
Хронические болезни и прием лекарств: коррекция перед зачатием
Наличие хронического заболевания у женщины не является противопоказанием к беременности, но требует тщательной предварительной подготовки. Главная цель — добиться стабильной ремиссии основного заболевание и перевести пациентку на лекарства, разрешенные во время гестации.
Основные группы хронических заболеваний
| Заболевание | Необходимые действия | Безопасные лекарства во время беременности |
| Сахарный диабет | Достижение целевого уровня гликированного гемоглобина | Инсулин (препараты выбора), метформин (разрешен) |
| Артериальная гипертензия | Стабилизация давления <130/80 мм рт.ст. | Метопролол, лабеталол, нифедипин (ингибиторы АПФ и сартаны отменить за 3 месяца!) |
| Эпилепсия | Подбор противоэпилептической терапии с учетом тератогенного риска | Ламотриджин, леветирацетам (вальпроаты — под строгим контролем) |
| Заболевания щитовидной железы | Нормализация ТТГ (целевой уровень 0,4-2,5 мМЕ/л) | Левотироксин (тироксин), при гипертиреозе — пропилтиоурацил |
| Системная красная волчанка | Достижение ремиссии не менее 6 месяцев | Глюкокортикоиды (преднизолон), гидроксихлорохин |
| Бронхиальная астма> | Контроль симптомов, нормализация функции внешнего дыхания | Ингаляционные глюкокортикоиды (будесонид), сальбутамол |
Крайне важно заранее обсудить с врачом коррекцию терапии. Самостоятельная отмена лекарства может быть опаснее их приема! Например, у пациенток с эпилепсией внезапная отмена противосудорожных препаратов провоцирует развитие генерализованных судорог, которые наносят плоду гораздо больший ущерб, чем потенциальный тератогенный эффект препаратов.
Главные витамины для планирования
Витаминная поддержка до наступления беременности и в первом триместре значительно снижает риск врожденных пороков развития и осложнений. Основные витамины для планирования беременности представлены в таблице.
| Витамин / Минерал | Суточная доза | Роль | Источники в пище |
| Фолиевая кислота (витамин В9) | 400-800 мкг (при риске дефектов невральной трубки — до 4000 мкг) | Профилактика дефектов невральной трубки, врожденных пороков сердца, расщелины губы и неба | Листовая зелень, бобовые, цитрусовые, цельнозерновые |
| Йод (калия йодид) | 150-200 мкг | Синтез гормонов щитовидной железы, профилактика кретинизма у плода | Морская капуста, рыба, йодированная соль |
| Железо | 30-60 мг (при анемии — до 200 мг) | Профилактика железодефицитной анемии, обеспечение плода кислородом | Красное мясо, печень, гречка, яблоки |
| Витамин D (колекальциферол) | 800-2000 МЕ | Усвоение кальция, формирование скелета, иммуномодуляция | Жирная рыба, яичный желток, солнечный свет |
| Витамин В12 | 2,6 мкг | Участие в делении клеток, профилактика анемии и пороков нервной трубки | Мясо, рыба, молочные продукты, яйца |
| Омега-3 ПНЖК (ДГК) | 200-300 мг | Развитие головного мозга и сетчатки плода | Морская жирная рыба (лосось, скумбрия) |
Важно: начинать прием витамины рекомендуется за 2-3 месяца до планируемого зачатию. Фолиевая кислота наиболее эффективна, когда ее прием начинается до наступления беременности и продолжается до 12-й недели. Ряд исследований показывает, что назначение фолиевой кислоты в преконцепционный период снижает риск развития дефектов невральной трубки на 70%.
Прививки перед беременностью
Вакцинация — важнейшая составляющая подготовки. Некоторые инфекции представляют серьезную угрозу для плода, особенно если заражение происходит во время беременности. Прививки должны быть сделаны за 1-3 месяца до зачатия в зависимости от типа вакцины.
Рекомендуемые прививки:
- Краснуха — наиболее опасная инфекция для плода. Заражение в первом триместре приводит к развитию синдрома врожденной краснухи (пороки сердца, катаракта, глухота, задержка развития). Женщины, не болевшие краснухой и не имеющие антител, должны быть вакцинированы не менее чем за 3 месяца до беременности.
- Гепатит В — инфекция, которая может передаваться от матери к ребенку во время родов. Вакцинация проводится в три этапа, полный курс занимает 6 месяцев. Беременеть можно через 1 месяц после последней инъекции.
- Ветряная оспа (ветрянка) — заражение во время беременности может привести к врожденному синдрому ветряной оспы (гипоплазия конечностей, пороки ЦНС, катаракта). Вакцинация проводится за 3 месяца до планируемого зачатия.
- Коклюш, дифтерия, столбняк (АКДС / АДС-М) — ревакцинация рекомендуется каждые 10 лет, но многие женщины утрачивают защиту. Вакцинация в преконцепционный период позволяет защитить новорожденного в первые месяцы жизни.
График вакцинации: первый визит к терапевту для проверки прививочного сертификата и сдачи анализов на антитела (IgG) к краснухе, кори, ветрянке. При отсутствии защитного титра прививки проводят по индивидуальному графику.
Образ жизни и фертильность: что исключить, а что добавить
Фертильность (способность к зачатию) напрямую зависит от образа жизни. Как у женщин, так и у мужчины вредные привычки, стресс и неправильный режим сна могут существенно снизить шансы на быстрое наступление беременности.
Чек-лист: что исключить
- Курение — снижает овариальный резерв у женщин, вызывает оксидативный стресс, повреждающий яйцеклетки; у мужчин ухудшает подвижность сперматозоидов и повышает фрагментацию ДНК. Даже пассивное курение негативно влияет на фертильность.
- Алкоголь — у женщин нарушает овуляцию, снижает качество ооцитов; у мужчин — синтез тестостерона и сперматогенез. Полный отказ рекомендуется за 3 месяца до зачатия.
- Кофеин (более 300 мг/сут, что соответствует 3 чашкам кофе) — связь с риском выкидышей при высоком потреблении не доказана, но умеренное ограничение считается разумным.
- Наркотические вещества (включая каннабиноиды) — категорически противопоказаны.
- Перегревание области мошонки для мужчины — отказ от саун, бань, горячих ванн, ношение свободного хлопкового белья.
Чек-лист: что добавить
- Регулярная физическая активность — умеренная нагрузка (ходьба, плавание, йога, пилатес) улучшает чувствительность к инсулину, нормализует овуляторный цикл и снижает уровень стресса. Важно избегать истощающих тренировок — они приводят к аменорее.
- Нормализация сна — 7-8 часов качественного ночного сна. Дефицит сна нарушает секрецию мелатонина и гонадотропинов, снижая фертильность.
- Управление стрессом — медитация, дыхательные практики, когнитивно-поведенческая терапия. Хронический стресс повышает уровень кортизола, который подавляет овуляцию и снижает либидо у обоих партнеров.
Питание
Рацион женщины и мужчины на этапе планировании беременности должен быть сбалансированным и разнообразным. Не существует «волшебной диеты для зачатия», но определенные продукты повышают фертильность и обеспечивают организм необходимыми нутриентами.
Рекомендации по питанию:
- Белки: предпочтение растительным источникам (бобовые, тофу, орехи) и рыбе, ограничение красного мяса (особенно переработанного — колбасы, сосиски). Исследования показывают, что высокое потребление животного белка ассоциируется с риском овуляторного бесплодия.
- Жиры: полезные ненасыщенные жиры (оливковое масло, авокадо, жирная рыба, орехи) вместо трансжиров (фастфуд, промышленная выпечка). Трансжиры ухудшают чувствительность к инсулину и повышают системное воспаление.
- Углеводы: сложные (цельнозерновые крупы, овощи, бобовые) вместо простых (сахар, белый хлеб, сладкие напитки). Высокий гликемический индекс и гликемическая нагрузка связаны с риском ановуляции.
- Железо: из растительных источников (шпинат, чечевица, тыквенные семечки) в сочетании с витамином С (цитрусовые, сладкий перец) для лучшего усвоения.
Когда стоит обращаться к репродуктологу без промедления
Многие пары откладывают визит к специалисту по репродукции, надеясь на самостоятельное зачатие. Однако в ряде случаев промедление снижает шансы на успех. Специалист-репродуктолог — это врач, который занимается диагностикой и лечением бесплодия, а также подготовкой пар к программам вспомогательных репродуктивных технологий (ЭКО).
Абсолютные показания для срочного обращения:
- Возраст женщины старше 35 лет — обследование следует начинать через 6 месяцев безуспешных попыток.
- Возраст женщины старше 40 лет — незамедлительно.
- Нерегулярный менструальный цикл (длительность менее 21 дня или более 35 дней, олигоменорея, аменорея).
- Подтвержденное отсутствие овуляции в течение 3-6 месяцев.
- Два и более выкидыша в анамнезе (привычное невынашивание).
- Известные заболевания, снижающие фертильность: эндометриоз, миома матки, синдром поликистозных яичников, гипотиреоз, синдром преждевременного истощения яичников.
- Перенесенные операции на яичниках, маточных трубах или матке.
- Мужской фактор: тяжелые отклонения в спермограмме (олигозооспермия, астенозооспермия, тератозооспермия).
- Бесплодие неясного генеза после полного обследования пары.
Не стоит воспринимать визит к репродуктологу как «признание себя бесплодной». Это грамотный шаг для сохранения здоровья и времени. Специалист может дать рекомендации, которые ускорят наступление беременности естественным путем, либо предложить оптимальный метод вспомогательных репродуктивных технологий.
Карта действий: чек-лист подготовки за 3 месяца
Для удобства будущих родителей составлен четкий план действий на 3 месяца до планируемого зачатию.
3 месяца до зачатия
| Действие | Ответственный |
| Посетить терапевта для оценки общего состояния здоровья | Оба партнера |
| Посетить гинеколога (женщина) и уролога-андролога (мужчина) | По отдельности |
| Сдать базовые анализы (кровь, моча, мазки, TORCH, гормоны щитовидной железы) | Женщина |
| Сдать спермограмму и анализы на ИППП | Мужчина |
| Начать прием фолиевой кислоты + йода + витамина D | Женщина |
| Проверить прививочный сертификат, при отсутствии антител — вакцинироваться | Оба партнера (особенно краснуха, гепатит В) |
| Отказаться от алкоголя и табака, исключить наркотические вещества | Оба партнера |
| Нормализовать массу тела (при ИМТ <18,5 или >30 — консультация диетолога) | Оба партнера |
2 месяца до зачатия
| Действие | Ответственный |
| Пройти ультразвуковое исследование органов малого таза (женщина) | Женщина |
| При хронических заболеваниях — посетить профильного специалиста для коррекции терапии | Оба партнера при наличии патологии |
| При отягощенном наследственном анамнезе — генетическое консультирование | Оба партнера |
| Начать умеренные физические нагрузки (30 минут в день, 5 раз в неделю) | Оба партнера |
| Оптимизировать питание (больше овощей, цельнозерновых, рыбы, ограничить сахар и трансжиры) | Оба партнера |
| Исключить перегревание (баня, сауна, горячие ванны) | Мужчина |
1 месяц до зачатия
| Действие | Ответственный |
| Повторный визит к гинекологу для оценки готовности | Женщина |
| Отменить потенциально опасные лекарства (по согласованию с врачом) | Оба партнера |
| Нормализовать режим сна (7-8 часов, отбой до 23:00) | Оба партнера |
| Минимизировать стресс, освоить техники релаксации | Оба партнера |
| Рассчитать день овуляции (используя тесты, измерение базальной температуры или фолликулометрию) | Женщина |
| Начать регулярную половую жизнь без контрацепции (каждые 2-3 дня) | Оба партнера |
Соблюдение этого чек-листа повышает вероятность наступления беременности в течение первых 3-6 месяцев активного планирования и минимизирует риски осложнений. Помните: планирование беременности — это инвестиция в здоровье вашего будущего ребенка.
Часто задаваемые вопросы (FAQ)
Вопрос: Можно ли планировать беременность сразу после отмены оральных контрацептивов?
Ответ: Да, можно. Нормальный овуляторный цикл восстанавливается в течение 1-3 месяцев после отмены. Однако для подготовки эндометрия и полноценного восстановления гормонального фона некоторые врачи рекомендуют подождать 2-3 месяца, в течение которых использовать барьерные методы контрацепции.
Вопрос: Нужно ли сдавать анализ на прогестерон при планировании?
Ответ: В рутинном скрининге — нет. Анализ на прогестерон (на 21-23 день цикла) назначается только при подозрении на недостаточность лютеиновой фазы (короткий цикл, предменструальные мажущие выделения, бесплодие).
Вопрос: Как часто нужно заниматься сексом для успешного зачатия?
Ответ: Рекомендуемая частота — каждые 2-3 дня на протяжении всего цикла. В фертильное окно (5 дней до овуляции и день овуляции) можно увеличить частоту до ежедневной. Слишком частые эякуляции снижают концентрацию сперматозоидов, а слишком редкие ухудшают их подвижность.
Вопрос: Нужно ли проходить генетическое консультирование, если в семье нет наследственных болезней?
Ответ: В обязательном порядке — нет. Однако скрининг на носительство наиболее частых аутосомно-рецессивных заболеваний (муковисцидоз, спинальная мышечная атрофия, фенилкетонурия) может быть рекомендован парам, планирующим беременность, особенно при наличии этнических факторов риска.
Приём (осмотр, консультация) врача акушера -гинеколога первичная (врач к.м.н Подина Н.В.)
р01.22
от 3 000 ₽
ЗаписатьсяCheck-up "Планирование беременности"
р19.01
от 20 550 ₽
Записаться